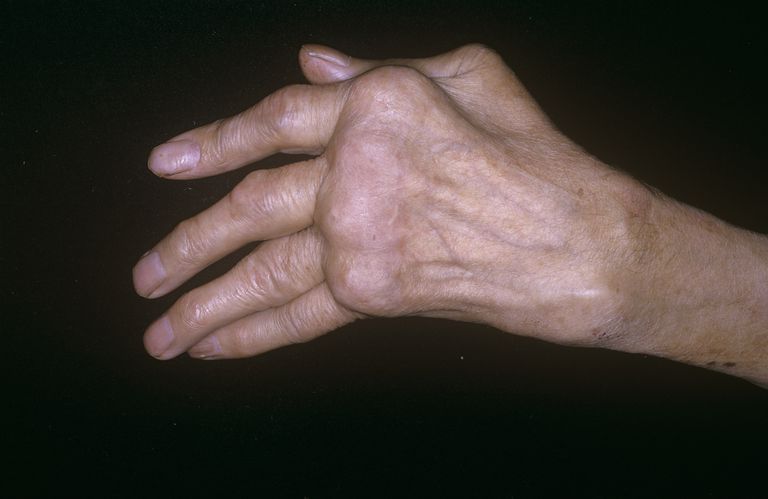
La poliartrite (nota anche come artrite poliarticolare) è definita come l’artrite che colpisce contemporaneamente cinque o più articolazioni. La poliartrite è più spesso associata a malattie autoimmuni ed è considerata preoccupante poiché tende a progredire verso altre articolazioni nel tempo.
Cause
La poliartrite è più spesso causata da una malattia autoimmune in cui il sistema immunitario di una persona attacca erroneamente le proprie cellule e tessuti.
Le cause della malattia autoimmune non sono ben comprese, ma si crede fortemente associate alla genetica, all’ambiente e all’esposizione a qualsiasi cosa, dalla radiazione alle tossine.
Poiché le malattie autoimmuni tendono a scatenare una risposta di tutto il corpo, quelle che coinvolgono le articolazioni di solito non appaiono isolatamente come potrebbero con l’osteoartrite (a.k.a "artrite da usura").
I disturbi autoimmuni più comunemente associati alla poliartrite includono:
- artrite reumatoide
- artrite psoriasica
- amiloidosi
- lupus
- sclerodermia ar artrite idiopatica giovanile
- La poliartrite può anche essere scatenata da alcune cosiddette infezioni alfayavirali tra cui il virus chikungunya e il virus Mayaro.
Mentre tendiamo ad associare la poliartrite a una malattia progressiva e non reversibile, essa può anche verificarsi come parte di una malattia acuta come la febbre reumatica in cui l’infiammazione può essere transitoria e migrare tra più articolazioni.
Diagnosi
Mentre la poliartrite è più comunemente associata alla malattia autoimmune, il termine stesso descrive semplicemente il numero di articolazioni coinvolte e nulla più. In quanto tale, può essere utilizzato per descrivere un numero qualsiasi di condizioni, permanenti o transitorie, in cui sono interessate più di quattro articolazioni.
A tal fine, il medico inizierà in genere un’indagine esaminando le due cause più probabili di poliartrite: artrite reumatoide (RA) e osteoartrosi (OA).
Ci sono diversi indizi che possono aiutare a distinguere tra le condizioni:
Con OA, i sintomi di solito iniziano su un lato del corpo e si diffondono all’altro. Con RA, il sintomo può svilupparsi a casaccio su entrambi i lati.
- Con OA, i sintomi tendono a iniziare con un’articolazione e si espandono verso l’esterno per coinvolgere altre articolazioni adiacenti. Con RA, i sintomi possono svilupparsi su articolazioni piccole o grandi senza schema apparente.
- I sintomi di OA tendono a svilupparsi gradualmente. RA può colpire velocemente e improvvisamente.
- OA di solito non ha sintomi sistemici (tutti i corpi). L’AR sarà tipicamente accompagnata da stanchezza persistente e una sensazione generale di malessere.
- Con OA, le articolazioni possono essere dolorose e tenere ma hanno poco o nessun gonfiore. Con RA, le articolazioni saranno dolorose, gonfie e rigide.
- A seconda della causa sospetta, possono essere ordinati i raggi X, gli ultrasuoni, gli esami del sangue e un’analisi dei fluidi articolari (nota anche come artrocentesi).
Per RA in particolare, due esami del sangue noti come test del fattore reumatoide e il test anticorpale anti-ciclico del peptide citrullinato (anti-CCP) possono aiutare a confermare la diagnosi.
Al contrario, non ci sono esami del sangue per confermare l’OS. La diagnosi è sulla base dell’esame fisico, dei test di imaging e della valutazione del sangue e dei fluidi articolari per escludere RA e tutte le altre cause.

