Ovviamente, i dispositivi intrauterini (IUD) sono notevolmente efficaci nel prevenire la gravidanza. Durante il primo anno di utilizzo, gli IUD falliscono in meno dell’1% delle donne che li usano.
Oltre a prevenire la gravidanza, una nuova ricerca mostra che gli IUD possono anche aiutare a prevenire il cancro cervicale, in particolare tra le popolazioni a basso reddito dove meno del 2% delle donne sono vaccinate contro il papillomavirus umano (HPV).
Sebbene non tutte le donne affette da HPV sviluppino un cancro cervicale, l’HPV è la causa principale del cancro cervicale.
Ricerca
In una revisione sistematica del dicembre 2017 e in una meta-analisi intitolata Intrauterine Device Use e Cervical Cancer Risk, Cortessis e colleghi hanno identificato 16 studi di alta qualità da includere nelle loro analisi. I dati raccolti da questi studi hanno rappresentato 12.482 donne: 4945 donne con cancro cervicale e 7537 senza cancro.
Dopo aver controllato le variabili confondenti come la prevalenza dell’HPV e l’incidenza del cancro del collo dell’utero nelle popolazioni di origine, i ricercatori hanno scoperto che il cancro del collo dell’utero era quasi un terzo meno comune nelle donne che usavano lo IUD.
Come funzionano gli IUD?
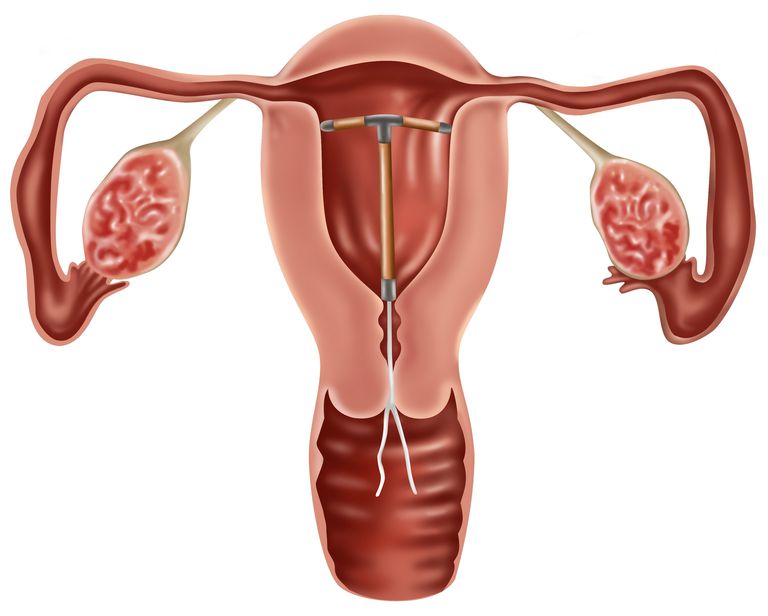
La vagina è collegata all’utero dalla cervice, un passaggio simile al collo. Usando uno speculum, un medico posizionerà un IUD per il posizionamento nell’utero. Lo IUD viene quindi inserito nell’utero usando un inseritore speciale e tenuto in posizione dall’OS cervicale.
Secondo gli autori di Current Medical Diagnosis & Treatment 2018, ecco i tempi del posizionamento di IUD:
L’inserimento può essere eseguito durante o dopo le mestruazioni, a metà ciclo per prevenire l’impianto, o più tardi nel ciclo se il paziente non ha rimanere incinta. Vi sono prove crescenti che suggeriscono che gli IUD possono essere inseriti in modo sicuro nei periodi post-afflitti e postparto immediati.
Gli IUD di rame agiscono inducendo una reazione infiammatoria sterile che fa sì che il corpo uccida lo sperma. Il rame è riconosciuto come un corpo estraneo che il corpo attaccherà attraverso il sistema immunitario.
Il Progestasert IUD ormonale agisce rilasciando ormoni che hanno un effetto spermicida.
Lo IUD ormonale Mirena ha le seguenti azioni:
- Ispessimento del muco cervicale per impedire agli spermatozoi di entrare nell’utero
- Inibire lo sperma di raggiungere o fecondare l’uovo
- Sfoltire il rivestimento dell’utero
Storicamente, gli IUD sono stati collegati all’infiammazione pelvica e alla sterilità; tuttavia, i nuovi dispositivi sono molto più sicuri. Oltre ad essere molto efficaci, gli IUD moderni hanno anche pochi effetti collaterali negativi.
Le donne ad alto rischio di essere infettate con un’infezione trasmissibile per via sessuale o di sviluppare endocardite batterica non dovrebbero usare IUD. Inoltre, nelle donne con fibromi uterini, gli IUD potrebbero non essere efficaci perché alterano la forma della cavità uterina.
Negli Stati Uniti, gli IUD sono drasticamente sottoutilizzati. Solo l’1% delle donne americane usa IUD. In Europa e in Canada, tra il 15 e il 30 percento delle donne usano gli IUD.
In che modo gli IUD prevengono il cancro cervicale?
Non è chiaro in che modo esattamente gli IUD prevengono il cancro cervicale.
Tuttavia, ci sono alcune diverse ipotesi.
Il posizionamento dello IUD può indurre il sistema immunitario a colpire le infezioni da HPV e le lesioni preinvasive (cancerose). Nello specifico, gli IUD vengono posizionati sopra la zona di trasformazione e focalizzano la risposta immunitaria sulla zona di trasformazione. La zona di trasformazione è un’area della cervice con un elevato ricambio cellulare e il luogo più comune per lo sviluppo del cancro cervicale.
I risultati della ricerca che supportano questa prima ipotesi sono che le lesioni cervicali progrediscono più rapidamente nelle donne immunocompromesse. Inoltre, i ricercatori hanno scoperto che i pazienti con lesioni cervicali asportate vanno meglio se il tessuto contenente queste lesioni contiene cellule T CD4 + e cellule dendritiche CD11c +.
La presenza di queste cellule, che sono tipi di linfociti attivi nelle risposte immunitarie, indicano l’infiltrazione immunitaria.
In alternativa, è stata suggerita una risposta immunitaria a lungo termine per spiegare l’effetto protettivo degli IUD. Secondo Cortessis e co-autori:
Sono stati suggeriti anche meccanismi che implicano una risposta più cronica alla presenza di uno IUD …. IUD possono influenzare la persistenza dell’HPV attraverso "cambiamenti nello stato immunitario della mucosa locale" causati da infiammazione cronica di basso grado nell’endocervice e nella cervice o dall’induzione di "piccoli focolai locali di infiammazione cronica" derivanti dall’inserimento o dalla rimozione di IUD e dalla successiva lunga durata reazione immunitaria.
In altre parole, nel tempo, l’infiammazione di basso grado secondaria alla presenza dello IUD potrebbe rafforzare il potenziale immunitario della mucosa della cervice. Oppure, piccole isole di infiammazione cronica potrebbero indurre una risposta immunitaria benefica dopo l’inserimento o la rimozione di IUD, con conseguente reazione immunitaria a lungo termine.
Infine, anche se improbabile, è possibile che quando l’IUD viene inserito o rimosso, possa raschiare le cellule cancerose.
Implicazioni
È prematuro prendere i risultati di questo studio e suggerire che le donne ottengano IUD per prevenire il cancro cervicale. I dispositivi intrauterini hanno i loro benefici, tra cui alta efficacia e pochi effetti avversi, ma per ora, dobbiamo fare più ricerche per rafforzare i risultati di questo studio e capire come e quali tipi di IUD possono prevenire il cancro del collo dell’utero.
Sebbene la maggior parte delle donne in questo studio usassero gli IUD non ormonali, i ricercatori non avevano informazioni sufficienti per confrontare gli effetti protettivi degli IUD di rame rispetto agli IUD ormonali. Inoltre, altri fattori potrebbero anche svolgere un ruolo in potenziali effetti protettivi, tra cui la durata dell’uso o l’età al momento del collocamento. Tali fattori dovrebbero essere esaminati in modo più approfondito per informare le linee guida cliniche.
Un altro limite di questa meta-analisi potrebbe risiedere nell’eterogeneità dei singoli studi stessi. I ricercatori non mettono in discussione il design di possedere la loro meta-analisi o la veridicità dei loro risultati. Nello specifico, non attribuiscono gli effetti protettivi suggeriti dallo IUD a cose come la progettazione dello studio, il bias di pubblicazione o il confondimento residuo da parte del rischio di cancro del collo dell’utero e di fattori protettivi.
Una meta-analisi, tuttavia, è valida solo come i suoi studi sulle componenti, e poiché questo studio era osservativo e retrospettivo – con i ricercatori che guardavano al lavoro svolto da altri – è possibile che gli studi individuali fossero fondamentalmente errati. Ad esempio, gli autori dei 16 studi esaminati potrebbero avere differenze incoerenti o inadeguate nei fattori di rischio o protettivi come l’accesso all’assistenza preventiva o gli effetti dello status socioeconomico.
Nonostante sia troppo presto per determinare come incorporare i risultati di questo studio nella pratica clinica, i ricercatori prevedono grandi benefici di questa ricerca, specialmente tra quelli a più alto rischio di cancro cervicale: popolazioni a basso reddito con accesso limitato a screening e alta frequenza del cancro cervicale. Queste popolazioni si estendono ben oltre gli Stati Uniti e includono quelli nel mondo in via di sviluppo.
I ricercatori concludono il loro studio con quanto segue:
Se tali sforzi confermano un’influenza preventiva dello IUD, la futura consulenza contraccettiva può incorporare sistematicamente questo potenziale beneficio non contraccettivo dello IUD. Il potenziale traduttivo di questa strada della ricerca è sottolineato dal grande e crescente bisogno di approcci alla prevenzione del cancro cervicale che può essere ampiamente utilizzato dalle donne esposte all’HPV in ambienti a bassa risorsa, frequente bisogno di contraccezione tra queste donne e documentazione credibile di altre benefici non contraccettivi degli IUD.
Ulteriori informazioni sul cancro cervicale
Il cancro cervicale è il tumore ginecologico più comune e il terzo tipo di cancro più diffuso in tutto il mondo. L’Agenzia internazionale per la ricerca sul cancro stima che entro il 2030 in tutto il mondo ci saranno 710.000 casi di cancro cervicale e 383.000 decessi per cancro cervicale all’anno.
Il fattore di rischio primario per il cancro del collo dell’utero è l’HPV, ma ci sono anche altri fattori di rischio, tra cui:
- Obesità
- Fumo
- Livello di istruzione inferiore
- Età avanzata
- Numero di gravidanze
- Povertà
- Contraccettivi orali combinati
- Avere diversi partner sessuali nel corso della vita
- Immunosoppressione
Poiché le donne con stadio precoce del cancro cervicale spesso presentano sintomi, l’unico modo in cui un medico può identificare la malattia è con Pap test e screening HPV. Inoltre, la diagnosi di cancro cervicale spesso richiede una biopsia della cervice, che è chiamata colposcopia. È importante sottolineare che i fattori di rischio come la povertà e il basso livello di istruzione non mediano la progressione del cancro cervicale in sé, ma piuttosto diminuiscono le probabilità che una donna venga sottoposta a screening.
In generale, la malattia in fase iniziale è altamente curabile con la rimozione chirurgica delle lesioni cancerose. Il trattamento della malattia avanzata ha meno successo e richiede chemioterapia.
Il tasso di sopravvivenza a cinque anni è la percentuale di donne vive cinque anni dopo la diagnosi. Secondo l’American Society of Clinical Oncology:
Quando rilevato in una fase iniziale, il tasso di sopravvivenza a 5 anni per le donne con carcinoma cervicale invasivo è del 91%. Circa il 46% delle donne con cancro cervicale viene diagnosticato in una fase iniziale. Se il cancro cervicale si è diffuso ai tessuti o agli organi circostanti e / o ai linfonodi regionali, il tasso di sopravvivenza a 5 anni è del 57%. Se il tumore si è diffuso in una parte lontana del corpo, il tasso di sopravvivenza a 5 anni è del 17%.
In generale, la combinazione di vaccino HPV e screening clinico fornisce la migliore protezione contro il cancro cervicale.
Come affermato in Principi di chirurgia di Shwartz:
Diversi studi clinici randomizzati condotti su circa 35.000 giovani donne hanno dimostrato che sia il Gardasil che il Cervarix [due vaccini HPV] prevengono quasi il 100% dei cambiamenti delle cellule cervicali precancerose specifiche del sottotipo HPV fino a 4 anni dopo la vaccinazione tra le donne che non erano infette al momento della vaccinazione; la vaccinazione è avvenuta prima del debutto sessuale … La vaccinazione non è stata ancora dimostrata per proteggere le donne che sono già state infettate con HPV-16 o HPV-18 al momento della vaccinazione.
Una parola da Verywell
Ricerche recenti suggeriscono che il posizionamento di una spirale riduce il rischio di cancro cervicale. Tuttavia, sono necessarie ulteriori ricerche per supportare questi risultati e capire perché e quali tipi di IUD conferiscono protezione. Per ora, dovresti visualizzare gli IUD per quello che sono: mezzi di controllo delle nascite altamente efficaci e sicuri. Il potenziale di IUD per prevenire il cancro cervicale dovrebbe essere visto come un potenziale bonus.

